Por Docentes y graduados Diplomado en Medicina Hiperbárica, U. San Sebastián.
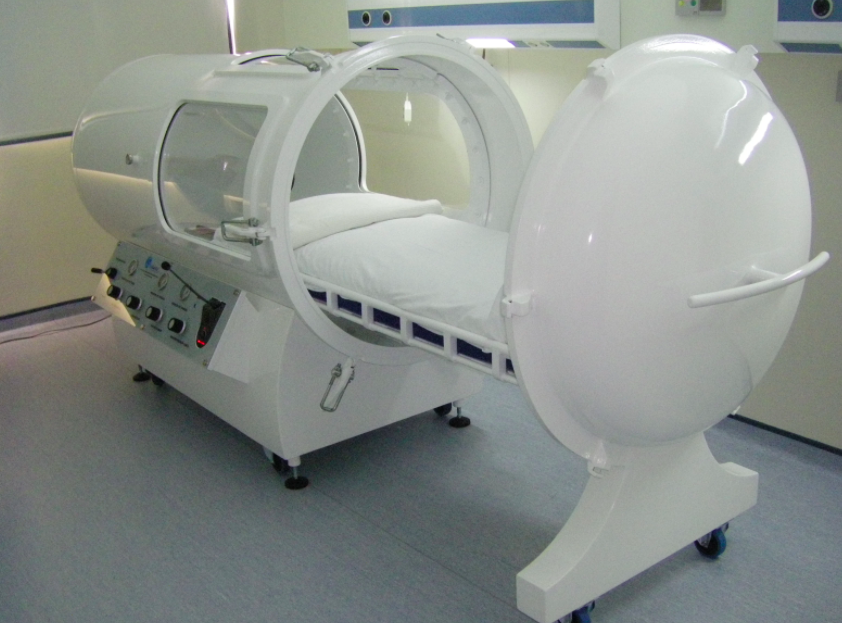
 La Oxigenoterapia Hiperbárica (OHB) es una técnica que consiste en que una persona respire oxígeno prácticamente puro (> de 99% en volumen), mientras se encuentra dentro de una cámara hiperbárica, sometido a una presión superior a la del nivel del mar, dentro de rangos aceptados como útiles para tratamiento.
La Oxigenoterapia Hiperbárica (OHB) es una técnica que consiste en que una persona respire oxígeno prácticamente puro (> de 99% en volumen), mientras se encuentra dentro de una cámara hiperbárica, sometido a una presión superior a la del nivel del mar, dentro de rangos aceptados como útiles para tratamiento.
Una cámara hiperbárica es un recipiente resistente a la presión, diseñado, construido y equipado de acuerdo a estrictas definiciones técnicas, capaz de soportar presiones interiores de tres a seis veces la atmosférica a nivel del mar, de manera de permitir una operación segura, que contribuya al adecuado tratamiento de los pacientes y salvaguarde sus vidas, de los operadores y del medio circundante. Hoy día se utilizan normas internacionales y también normas nacionales como las del ISP, que dicen relación tanto con el equipamiento como la calidad de los gases.
La OHB puede ser utilizada como tratamiento de elección y primario en algunas patologías como las derivadas de accidentes por descompresión en el buceo, embolía gaseosa o en intoxicación por monóxido de carbono; o como una terapia coadyuvante, en el manejo de ciertas infecciones, como las fascitis necrotizantes; o cuando hay compromiso de oxigenación local, caso de ciertas lesiones en pie diabético. También en algunas secuelas de irradiación, como la osteoradionecrosis mandibular o la cistitis actínica y adicionalmente en rehabilitación neurológica, como en determinados casos de daño cerebral post-traumático, entre otros. Hay consensos científicos internacionales que consideran, en base a la evidencia disponible, cuáles indicaciones son apropiadas.
¿Sirve la cámara hiperbárica a pacientes Covid-19? En el caso de la pandemia por SARS-Cov-2, es legítimo analizar si ayuda y si esa búsqueda inquisitiva no pone a los pacientes en un riesgo mayor que el que representa su enfermedad de base. También, si se les explica debidamente que se trata de algo experimental, dado que no es una indicación aprobada científicamente, a la vez que se le muestran los posibles riesgos y los beneficios potenciales, sin pretender que los resultados serán siempre beneficiosos para quien se somete a la experiencia.
Lo anterior se debe hacer dentro de protocolos debidamente construidos y estudiados, sometidos a evaluación por pares y validados por comités ético-científicos, lo que permite no sólo el avance de la ciencia sino que protege a las personas de riesgos indebidos, a la vez que se posibilita obtener conocimientos útiles y adecuadamente fundamentados, conforme a medicina basada en la evidencia.
Adicionalmente, se requiere que tales prácticas sean desarrolladas, conforme a las normas ya aludidas, por personal técnico y científicamente capacitado, en sitios apropiadamente dotados de personal, recursos e infraestructura que posibiliten la exactitud de los datos obtenidos, la seguridad de todos quienes intervienen, a cualquier título, en el proceso científico, como -muy relevantemente- cuidando y respetando la dignidad de las personas.
Actualmente se encuentran en desarrollo diversos estudios a nivel internacional como, por ejemplo, los inscritos en el sitio de ensayos clínicos de la National Library of Medicine, varios de los cuales se encuentran en etapa de reclutamiento y otros en ejecución. Se espera poder conocer algunos resultados a fin del mes de junio de 2020, con los cuales se podrá iniciar el proceso de una adecuada toma de decisiones al respecto, usando como fundamento información recogida de acuerdo a estándares científicos.